Tin tức
Khó chữa nhưng dễ phòng – Cách phòng tránh tan máu bẩm sinh
Gánh nặng trong điều trị Thalassemia
Bệnh tan máu bẩm sinh Thalassemia là bệnh lý của huyết sắc tố. Bệnh di truyền và rất phổ biến trên toàn cầu. Nguyên nhân của bệnh là do giảm hoặc mất khả năng tổng hợp chuỗi protein globin (alpha, beta) của hồng cầu. Vì vậy bệnh có 2 thể là Alpha Thalassemia và Beta Thalassemia.
Thalassemia là bệnh tan máu di truyền lặn trên nhiễm sắc thể thường. Do đó trẻ mắc bệnh tan máu bẩm sinh có gen đột biến di truyền từ bố và mẹ. Bệnh để lại hậu quả nặng nề suốt đời với triệu chứng nổi bật là thiếu máu và thừa sắt.
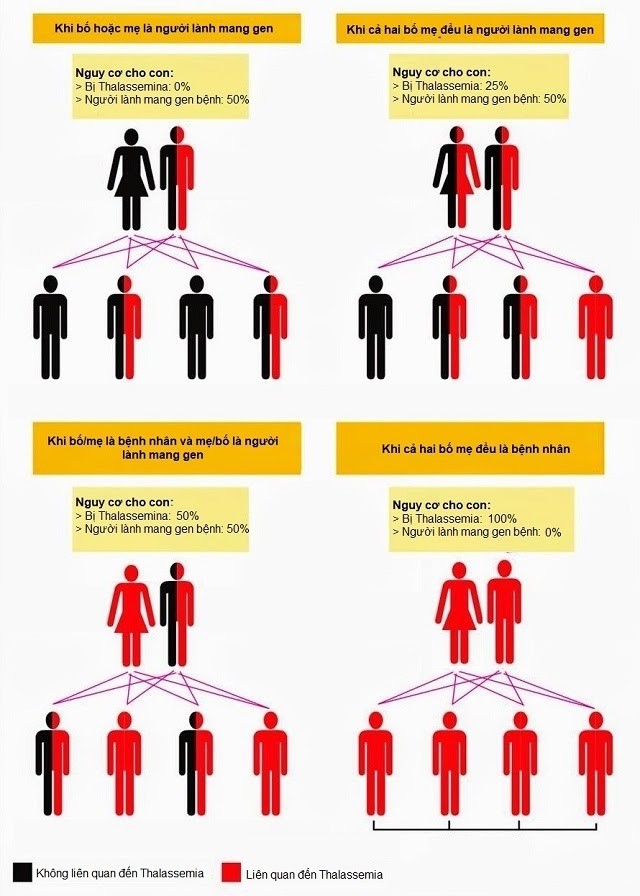
Thalassemia phát sinh nhiều biến chứng và tử vong do biến chứng như:
– Thai chết lưu (phù thai muộn, sau 22 tuần).
– Biến dạng xương, nhiễm trùng, chậm phát triển tinh thần, thể chất.
– Suy tim.
Như vậy, Thalassemia dễ chẩn đoán dựa vào dấu hiệu đặc trưng trên lâm sàng và các xét nghiệm máu cơ bản. Tuy nhiên, điều trị Thalassemia lại là “cuộc kháng chiến trường kỳ” của người bệnh và cộng đồng. Để điều trị bệnh, bệnh nhân phải truyền máu và thải sắt suốt đời và dễ dẫn đến nhiều biến chứng như: suy tuyến giáp gây giảm trí thông minh, suy tuyến yên, nhiễm trùng máu, …
Ghép tủy hay ghép tế bào gốc tự do là phương pháp chữa Thalassemia tận gốc. Hạn chế của ghép tủy là khó tìm được người cho có thế bào gốc phù hợp. Ghép gene là phương pháp điều trị của tương lai và chưa được ứng dụng rộng rãi.
Gánh nặng bệnh tật
Thalassemia là căn bệnh đã xuất hiện từ rất lâu, bệnh vẫn là nguyên nhân tử vong hàng đầu của trẻ dưới 5 tuổi. Bởi lẽ trẻ phải phụ thuộc vào truyền máu và thải sắt cùng điều kiện y học chưa phát triển, kém tuân thủ điều trị. Tuy nhiên, hiện nay số người bệnh sống và sinh hoạt tốt cũng đang gia tăng nhờ vào sự cải thiện trong cách chăm sóc bệnh nhân như: Các mạng lưới và trung tâm chuyên biệt đã được xây dựng dành riêng cho bệnh nhân tan máu bẩm sinh. Họ được theo dõi với phác đồ tốt, chăm sóc đa khoa, hỗ trợ tinh thần và gắn kết với bác sĩ điều trị.
Khó khăn chưa dừng lại ở đây, trên thực tế, gánh nặng chi phí điều trị vượt quá khả năng của cá nhân và nguồn lực quốc gia bởi điều trị bệnh Thalassemia là điều trị suốt đời.
Chương trình quản lý bệnh Thalassemia
Chương trình quản lý bệnh tan máu bẩm sinh hiện nay tập trung vào 2 mục tiêu là điều trị bệnh nhân hiệu quả và giảm tỷ lệ mới sinh mắc bệnh.
1. Điều trị bệnh nhân hiệu quả
– Chẩn đoán sớm.
– Truyền máu hiệu quả – hợp lý suốt đời, truyền máu an toàn.
– Thải sắt thường xuyên.
– Điều trị kịp thời các biến chứng nhiễm trùng, rối loạn nội tiết, cường lách, loãng xương, …
2. Giảm tỷ lệ mới sinh mắc bệnh thalassemia thể nặng
– Chẩn đoán tiền sanh.
– Tư vấn di truyền.
– Giáo dục cộng đồng.
– Chính sách quốc gia và thiết lập mạng lưới Thalassemia trên toàn quốc.
Thalassemia là vấn đề sức khỏe cộng đồng. Bệnh là gánh nặng lớn về sức khỏe, kinh tế cho gia đình – xã hội. Nâng cao nhận thức của người dân để mọi người tự chủ động đi khám và tầm soát bệnh. Đồng thời cần nâng cao khả năng chẩn đoán, điều trị, chăm sóc và quản lý người bệnh cho các cơ sở y tế, chung tay giảm dần và chấm dứt việc sinh ra trẻ bị bệnh và/hoặc mang gen bệnh.

Sàng lọc tan máu bẩm sinh
1. Phát hiện người mang gen trước khi kết hôn và trước sinh bằng xét nghiệm đơn giản
Tổng phân tích tế bào máu (MCV, MCH), định lượng sắt và ferritin huyết thanh để loại trừ các bệnh máu thiếu máu. Với các trường hợp MCV <85 fl, MCH < 28 pg và Ferritin, sắt huyết thanh bình thường hoặc tăng cần điện di huyết sắc tố (điện di Hemoglobin) để định hướng nhóm bệnh alpha/beta-thalassemia. Từ đó tư vấn di truyền, xét nghiệm gen thalassemia.
Ở vợ chồng trước hôn nhân hoặc ở cặp vợ chồng có vợ mang thai cần xét nghiệm cả 2 để phát hiện khả năng 2 người đều mang gen bệnh từ đó tư vấn và theo dõi hợp lý.
Tổng phân tích tế bào máu ngoại vi nhanh, chi phí rẻ, chạy chính xác trên hệ thống tự động tuy nhiên vẫn có tỷ lệ âm tính giả và dương tính giả. Nhược điểm của xét nghiệm gene là chi phí cao và tốn thời gian (từ 5-7 ngày sau).
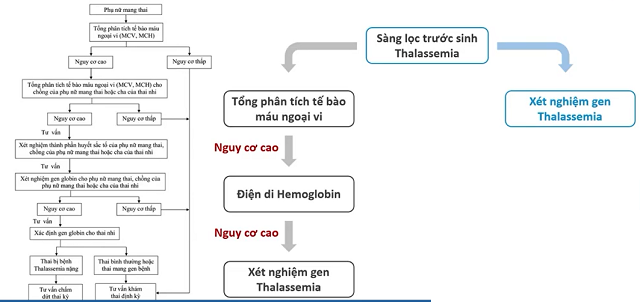
2. Siêu âm tiền sản
Ở phụ nữ mang thai mà cả vợ và chồng đều mang gen bệnh. Để biết em bé có bị bệnh Thalassemia hay không, thai phụ cần chọc ối hoặc sinh thiết gai nhau, chọc máu cuống rốn để kiểm tra. Tùy theo tuổi thai mà bác sĩ sẽ chỉ định kỹ thuật phù hợp.
Nếu cặp vợ chồng mang gen Thalassemia muốn sinh con khỏe mạnh, thụ tinh trong ống nghiệm là kỹ thuật được các bác sĩ cân nhắc.
Như vậy, Thalassemia hoàn toàn có thể phòng tránh được. Sàng lọc Thalassemia là vấn đề cấp thiết và cần sự hợp tác của người dân và các bác sĩ chuyên khoa trong nhiều lĩnh vực. Nếu bạn muốn tư vấn và sàng lọc tan máu bẩm sinh nói riêng hay các vấn đề sức khỏe nói chung, hãy liên hệ Doctor 4U để được hỗ trợ sớm nhất nhé.
Có thể bạn quan tâm

TRẺ BÉO PHÌ VẪN BỊ SUY DINH DƯỠNG?
03/01/2024



